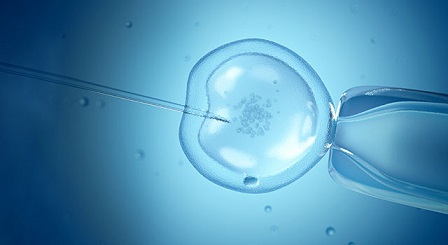
 ┘Ŗ┘ā┘Ŗ ž¦ž▓ ┘ģž▓ž¦┘Ŗž¦┘Ŗ IVF ž¦┘Ŗ┘å ž¦ž│ž¬ ┘ā┘ć ┘éž©┘ä ž¦ž▓ ž¦┘垬┘鞦┘ä ž¼┘å┘Ŗ┘åžī ž╣┘ģ┘ä ┘ä┘鞦žŁ ┘鞦ž©┘ä ┘ģž┤ž¦┘ćž»┘ć ž¦ž│ž¬ ┘ł ž»ž▒ žĄ┘łž▒ž¬┘Ŗ ┘ā┘ć ž¦ž│┘Šž▒┘ģ ž©ž¦ ž¬ž«┘ģ┘ā ┘ä┘鞦žŁ ┘Š┘Ŗž»ž¦ ┘å┘ā┘åž» ┘ģ┘Ŗ ž¬┘łž¦┘å ž»ž▒ ┘å┘łž©ž¬ ┘枦┘Ŗ ž©ž╣ž»┘Ŗ ž┤ž▒ž¦┘ŖžĘ ┘ä┘鞦žŁ ž▒ž¦ ž¬ž║┘Ŗ┘Ŗž▒ ž»ž¦ž». ┘ģž▓┘Ŗž¬ ž»┘Ŗ┌»ž▒ IVF ž¦┘Ŗ┘å ž¦ž│ž¬ ┘ā┘ć ž¦┌»ž▒ ┘Ŗ┘ā ž©┘Ŗ┘ģž¦ž▒ ┘üž¦┘éž» ┘ä┘ł┘ä┘ć ┘枦┘Ŗ ž▒žŁ┘ģ┘Ŗ ž©ž¦ž┤ž» ┘å┘Ŗž▓ ž©ž»┘ł┘å ┘ģž┤┘ā┘äžīŌĆī ž╣┘ģ┘ä IVF ž¦┘åž¼ž¦┘ģ ┘ģ┘Ŗ ž┤┘łž». ž¦┘ģž¦ ┘ģžŁž»┘łž»┘Ŗž¬ IVF žó┘å ž¦ž│ž¬ ┘ā┘ć ┘ģ┘Ŗž▓ž¦┘å ž©ž¦ž▒ž»ž¦ž▒┘Ŗ ž»ž▒ ž▓┘垦┘å ž©ž¦┘䞦┘Ŗ 40 ž│ž¦┘ä ž©┘ć ž╣┘䞬 ┘Šž¦┘Ŗ┘Ŗ┘å ž©┘łž»┘å ┘ā┘Ŗ┘ü┘Ŗž¬ ž¬ž«┘ģ┘ā ┘枦 ┘Ŗ ž▓┘å ┘āž¦┘ćž┤ ┘ģ┘Ŗ ┘Ŗž¦ž©ž». ž▒┘łž▓ ž╣┘ģ┘äžī ┘å┘ģ┘ł┘å┘ć ž¦ž│┘Šž▒┘ģ ž¦ž▓ ┘ģž▒ž» ┘ł ž¬ž«┘ģ┘ā ž¬žŁž¬ ┘Ŗ┘ā ž©┘Ŗ┘ć┘łž┤┘Ŗ ┘ā┘łž¬ž¦┘ć ┘ł ┘ģ┘ł┘鞬 ž¦ž▓ ž▓┘å ┌»ž▒┘üž¬┘ć ┘ģ┘Ŗ ž┤┘łž». ž│┘Šž│ ž¦ž│┘Šž▒┘ģ ┘ł ž¬ž«┘ģ┘ā ž»ž▒ žóž▓┘ģž¦┘Ŗž┤┌»ž¦┘ć ž¼┘å┘Ŗ┘å ž┤┘垦ž│┘Ŗ ž»ž▒ ┘ģžŁ┘ŖžĘ ┘āž┤ž¬ ┘ģž¼ž¦┘łž▒ ┘Ŗ┘āž»┘Ŗ┌»ž▒ ┘éž▒ž¦ž▒ ž»ž¦ž»┘ć ┘ģ┘Ŗ ž┤┘łž» ž¬ž¦ ž¦ž│┘Šž▒┘ģ ž«┘łž»ž┤ ┘łž¦ž▒ž» ž¬ž«┘ģ┘ā ž┤ž»┘ć ┘ł žó┘å ž▒ž¦ ž©ž¦ž▒┘łž▒ ┘ā┘åž».
┘Ŗ┘ā┘Ŗ ž¦ž▓ ┘ģž▓ž¦┘Ŗž¦┘Ŗ IVF ž¦┘Ŗ┘å ž¦ž│ž¬ ┘ā┘ć ┘éž©┘ä ž¦ž▓ ž¦┘垬┘鞦┘ä ž¼┘å┘Ŗ┘åžī ž╣┘ģ┘ä ┘ä┘鞦žŁ ┘鞦ž©┘ä ┘ģž┤ž¦┘ćž»┘ć ž¦ž│ž¬ ┘ł ž»ž▒ žĄ┘łž▒ž¬┘Ŗ ┘ā┘ć ž¦ž│┘Šž▒┘ģ ž©ž¦ ž¬ž«┘ģ┘ā ┘ä┘鞦žŁ ┘Š┘Ŗž»ž¦ ┘å┘ā┘åž» ┘ģ┘Ŗ ž¬┘łž¦┘å ž»ž▒ ┘å┘łž©ž¬ ┘枦┘Ŗ ž©ž╣ž»┘Ŗ ž┤ž▒ž¦┘ŖžĘ ┘ä┘鞦žŁ ž▒ž¦ ž¬ž║┘Ŗ┘Ŗž▒ ž»ž¦ž». ┘ģž▓┘Ŗž¬ ž»┘Ŗ┌»ž▒ IVF ž¦┘Ŗ┘å ž¦ž│ž¬ ┘ā┘ć ž¦┌»ž▒ ┘Ŗ┘ā ž©┘Ŗ┘ģž¦ž▒ ┘üž¦┘éž» ┘ä┘ł┘ä┘ć ┘枦┘Ŗ ž▒žŁ┘ģ┘Ŗ ž©ž¦ž┤ž» ┘å┘Ŗž▓ ž©ž»┘ł┘å ┘ģž┤┘ā┘äžīŌĆī ž╣┘ģ┘ä IVF ž¦┘åž¼ž¦┘ģ ┘ģ┘Ŗ ž┤┘łž». ž¦┘ģž¦ ┘ģžŁž»┘łž»┘Ŗž¬ IVF žó┘å ž¦ž│ž¬ ┘ā┘ć ┘ģ┘Ŗž▓ž¦┘å ž©ž¦ž▒ž»ž¦ž▒┘Ŗ ž»ž▒ ž▓┘垦┘å ž©ž¦┘䞦┘Ŗ 40 ž│ž¦┘ä ž©┘ć ž╣┘䞬 ┘Šž¦┘Ŗ┘Ŗ┘å ž©┘łž»┘å ┘ā┘Ŗ┘ü┘Ŗž¬ ž¬ž«┘ģ┘ā ┘枦 ┘Ŗ ž▓┘å ┘āž¦┘ćž┤ ┘ģ┘Ŗ ┘Ŗž¦ž©ž». ž▒┘łž▓ ž╣┘ģ┘äžī ┘å┘ģ┘ł┘å┘ć ž¦ž│┘Šž▒┘ģ ž¦ž▓ ┘ģž▒ž» ┘ł ž¬ž«┘ģ┘ā ž¬žŁž¬ ┘Ŗ┘ā ž©┘Ŗ┘ć┘łž┤┘Ŗ ┘ā┘łž¬ž¦┘ć ┘ł ┘ģ┘ł┘鞬 ž¦ž▓ ž▓┘å ┌»ž▒┘üž¬┘ć ┘ģ┘Ŗ ž┤┘łž». ž│┘Šž│ ž¦ž│┘Šž▒┘ģ ┘ł ž¬ž«┘ģ┘ā ž»ž▒ žóž▓┘ģž¦┘Ŗž┤┌»ž¦┘ć ž¼┘å┘Ŗ┘å ž┤┘垦ž│┘Ŗ ž»ž▒ ┘ģžŁ┘ŖžĘ ┘āž┤ž¬ ┘ģž¼ž¦┘łž▒ ┘Ŗ┘āž»┘Ŗ┌»ž▒ ┘éž▒ž¦ž▒ ž»ž¦ž»┘ć ┘ģ┘Ŗ ž┤┘łž» ž¬ž¦ ž¦ž│┘Šž▒┘ģ ž«┘łž»ž┤ ┘łž¦ž▒ž» ž¬ž«┘ģ┘ā ž┤ž»┘ć ┘ł žó┘å ž▒ž¦ ž©ž¦ž▒┘łž▒ ┘ā┘åž».
žó█ī ┘ł█ī ž¦┘ü ┌å█īž│ž¬ž¤
žó█ī ┘ł█ī ž¦┘ü (┘ä┘鞦žŁ žóž▓┘ģž¦█īž┤┌»ž¦┘ć█ī ┘Ŗž¦ ┘ä┘鞦žŁ ž«ž¦ž▒ž¼ ž▒žŁ┘ģ┘Ŗ) ┘å┘łž╣█ī ž¬┌®┘å┘ł┘ä┘ł┌ś█ī ž¬┘ł┘ä█īž» ┘ģž½┘ä ž¦ž│ž¬. ž¦█ī┘å ž¬┌®┘å┘ł┘ä┘ł┌ś█ī ž┤ž¦┘ģ┘ä ž©ž¦ž▓█īž¦ž©█ī ž¬ž«┘ģ┌® ┘枦 ž¦ž▓ ž¬ž«┘ģž»ž¦┘å ┘枦█ī ž▓┘å ┘ł ┘Šž▒┘łž▒ž┤ žó┘å┘枦 ž©ž¦ ž¦ž│┘Šž▒┘ģ ž¦ž│ž¬. ž¦█ī┘å ž¬ž«┘ģ┌® ž©ž¦ž▒┘łž▒ ž©┘ć ž╣┘å┘łž¦┘å ┘åžĘ┘ü┘ć ž┤┘垦ž«ž¬┘ć ┘ģ█ī ž┤┘łž». ┘åžĘ┘ü┘ć ┘Šž│ ž¦ž▓ žó┘å ž©ž▒ž¦█ī ž░ž«█īž▒┘ć ž│ž¦ž▓█ī ┘üž▒█īž▓ ┘ģ█ī ž┤┘łž» ┘ł ž©┘ć ž▒žŁ┘ģ ž▓┘å ┘ģ┘垬┘é┘ä ┘ģ█ī ž┤┘łž». ž©ž│ž¬┘ć ž©┘ć ┘ģ┘ł┘éž╣█īž¬ ž┤┘ģž¦žī IVF ┘ģ█ī ž¬┘łž¦┘åž» ž¦ž▓ ┘ģ┘łž¦ž▒ž» ž▓█īž▒ ž¦ž│ž¬┘üž¦ž»┘ć ┌®┘åž»:
- ž¬ž«┘ģ┌® ž┤┘ģž¦ ┘ł ž¦ž│┘Šž▒┘ģ ┘ć┘ģž│ž▒ ž┤┘ģž¦
- ž¬ž«┘ģ┌® ž┤┘ģž¦ ┘ł ž¦ž│┘Šž▒┘ģ ž¦┘ćž»ž¦ ž┤ž»┘ć
- ž¬ž«┘ģ┌® ┘枦█ī ž¦┘ćž»ž¦ ž┤ž»┘ć ┘ł ž¦ž│┘Šž▒┘ģ ┘ć┘ģž│ž▒ ž┤┘ģž¦
- ž¬ž«┘ģ┌® ┘枦█ī ž¦┘ćž»ž¦ ž┤ž»┘ć ┘ł ž¦ž│┘Šž▒┘ģ ž¦┘ćž»ž¦ ž┤ž»┘ć
- ┘åžĘ┘ü┘ć ┘枦█ī ž¦┘ćž»ž¦ ž┤ž»┘ć

┘Šž▓ž┤┌® ┘ć┘ģ┌å┘å█ī┘å ┘ģ█ī ž¬┘łž¦┘åž» ┘åžĘ┘ü┘ć ž▒ž¦ ž»ž¦ž«┘ä █ī┌® žŁž¦┘ģ┘ä ž¼ž¦█ī┌»ž▓█ī┘å █īž¦ žŁž¦┘ģ┘ä žŁž¦┘ģ┘ä┌»█ī ž©ž¦ž▒┘łž▒ ┌®┘åž». ž©┘ć ž╣┘å┘łž¦┘å ┘ģž½ž¦┘ä ž«ž¦┘å┘ģ█ī ž»█ī┌»ž▒ ┌®┘ć ┘üž▒ž▓┘åž» ž┤┘ģž¦ ž▒ž¦ žŁ┘ģ┘ä ┘ģ█ī ┌®┘åž»
┌åž▒ž¦ žó█ī ┘ł█ī ž¦┘ü ž¦┘åž¼ž¦┘ģ ┘ģ█ī ž┤┘łž»ž¤
IVF ž©┘ć ž¦┘üž▒ž¦ž»█ī ┌®┘ć ž»ž¦ž▒ž¦█ī ┘垦ž©ž¦ž▒┘łž▒█ī ┘ćž│ž¬┘åž» ┘ł ┘ģ█ī ž«┘łž¦┘ć┘åž» ┘å┘łž▓ž¦ž» ž»ž¦ž┤ž¬┘ć ž©ž¦ž┤┘åž» ┌®┘ģ┌® ┘ģ█ī ┌®┘åž». IVF ┌»ž▒ž¦┘å ┘ł ž¬┘枦ž¼┘ģ█ī ž¦ž│ž¬žī ž©┘垦ž©ž▒ž¦█ī┘å ž▓┘łž¼ ┘枦 ž¦ž║┘äž© ž»█ī┌»ž▒ ž▒┘łž┤ ┘枦█ī ž©ž¦ž▒┘łž▒█ī ž▒ž¦ ž¦┘ģž¬žŁž¦┘å ┘ģ█ī ┌®┘å┘åž». ž▒┘łž┤ ┘枦█ī ž»█ī┌»ž▒ ž┤ž¦┘ģ┘ä ┘ģžĄž▒┘ü ž»ž¦ž▒┘ł┘枦█ī ž©ž¦ž▒┘łž▒█ī █īž¦ ž¬┘ä┘é█īžŁ ž»ž¦ž«┘ä ž▒žŁ┘ģ█ī ┘ģ█ī ž©ž¦ž┤ž». ž»ž▒ žĘ█ī ž¦█ī┘å ┘ģž▒ž¦žŁ┘äžī ┘Šž▓ž┤┌® ž¦ž│┘Šž▒┘ģ ž▒ž¦ ┘ģž│ž¬┘é█ī┘ģž¦ ž©┘ć ž▒žŁ┘ģ ž▓┘å ž¦┘垬┘鞦┘ä ┘ģ█ī ž»┘ćž». ┘ģž┤┌®┘䞦ž¬ ┘垦ž▓ž¦█ī█ī ┌®┘ć ┘ģ┘åž¼ž▒ ž©┘ć ž¦ž│ž¬┘üž¦ž»┘ć ž¦ž▓ žó█ī ┘ł█ī ž¦┘ü ┘ģ█ī ž┤┘łž» ž╣ž©ž¦ž▒ž¬┘åž» ž¦ž▓:
- ┌®ž¦┘ćž┤ ž©ž¦ž▒┘łž▒█ī ž»ž▒ ž▓┘垦┘å ž©ž¦┘䞦█ī 40 ž│ž¦┘ä
- ┘ä┘ł┘ä┘ć ┘枦█ī ┘üž¦┘ä┘ł┘Š█ī ┘ģž│ž»┘łž» █īž¦ žóž│█īž© ž»█īž»┘ć
- ┌®ž¦┘ćž┤ ž╣┘ģ┘ä┌®ž▒ž» ž¬ž«┘ģž»ž¦┘å
- žó┘åž»┘ł┘ģž¬ž▒█ī┘łž▓
- ┘ü█īž©ž▒┘łž”█īž» ž▒žŁ┘ģ
- ┘垦ž©ž¦ž▒┘łž▒█ī ┘ģž▒ž»ž¦┘å (ž©ž«┘łž¦┘å█īž»: ž▒ž¦┘ć ┘枦█ī ž»ž▒┘ģž¦┘å ┘垦ž©ž¦ž▒┘łž▒█ī ┘ģž▒ž»ž¦┘å)žī ┘ģž¦┘å┘åž» ž¬ž╣ž»ž¦ž» ┌®┘ģ ž¦ž│┘Šž▒┘ģ ┘ł █īž¦ ž¦ž«ž¬┘䞦┘䞦ž¬ ž»ž▒ ž┤┌®┘ä ž¦ž│┘Šž▒┘ģ
- ┘垦ž©ž¦ž▒┘łž▒█ī ž©ž»┘ł┘å ž»┘ä█ī┘ä
- ž¦┘üž▒ž¦ž» ┘ģž©ž¬┘䞦 ž©┘ć ž¦ž«ž¬┘䞦┘ä ┌ś┘垬█ī┌®█ī
- ┘垦ž©ž¦ž▒┘łž▒█ī ž║█īž▒┘鞦ž©┘ä ž¬┘łžĄ█ī┘ü
┘ć┘ģ┌å┘å█ī┘å ž»ž▒ žĄ┘łž▒ž¬█ī ┌®┘ć ž¦žŁž¬┘ģž¦┘ä ž¦┘垬┘鞦┘ä ž©█ī┘ģž¦ž▒█ī ┘枦█ī ┌ś┘垬█ī┌®█ī ž©┘ć ┘üž▒ž▓┘åž»ž¦┘å ┘łž¼┘łž» ž»ž¦ž┤ž¬┘ć ž©ž¦ž┤ž»žī ┘łž¦┘äž»█ī┘å ž¦ž▓ ž▒┘łž┤ žó█ī ┘ł█ī ž¦┘ü ž¦ž│ž¬┘üž¦ž»┘ć ┘ģ█ī ┌®┘å┘åž». žóž▓┘ģž¦█īž┤┌»ž¦┘ć ┘Šž▓ž┤┌®█ī ┘ģ█ī ž¬┘łž¦┘åž» ┘åžĘ┘ü┘ć ┘枦 ž▒ž¦ ž©ž▒ž¦█ī ┘垦┘ć┘åž¼ž¦ž▒█ī ┘枦█ī ┌ś┘垬█ī┌®█ī žóž▓┘ģž¦█īž┤ ┌®┘åž». ž│┘Šž│ █ī┌® ┘Šž▓ž┤┌® ┘ü┘éžĘ ┘åžĘ┘ü┘ć ž©ž»┘ł┘å ┘å┘鞥 ┌ś┘垬█ī┌®█ī ž▒ž¦ ž¦ž│ž¬┘üž¦ž»┘ć ┘ģ█ī ┌®┘åž».
┌å┌»┘ł┘å┘ć ┘ģ█ī ž¬┘łž¦┘å┘ģ ž©ž▒ž¦█ī žó█ī ┘ł█ī ž¦┘ü žó┘ģž¦ž»┘ć ž┤┘ł┘ģž¤
- ┘éž©┘ä ž¦ž▓ ž┤ž▒┘łž╣ žó█ī ┘ł█ī ž¦┘üžī ž«ž¦┘å┘ģ ┘枦 ž©ž▒ž¦█ī ž¦┘ł┘ä█ī┘å ž©ž¦ž▒ žóž▓┘ģž¦█īž┤ ž¬ž«┘ģž»ž¦┘å ž▒ž¦ ž¦┘åž¼ž¦┘ģ ┘ģ█ī ž»┘ć┘åž». ž¦█ī┘å žóž▓┘ģž¦█īž┤ ž┤ž¦┘ģ┘ä ┌»ž▒┘üž¬┘å ┘å┘ģ┘ł┘å┘ć ž«┘ł┘å ┘ł žóž▓┘ģž¦█īž┤ žó┘å ž©ž▒ž¦█ī ž│žĘžŁ ┘ć┘łž▒┘ģ┘ł┘å ž¬žŁž▒█ī┌® ┌®┘å┘åž»┘ć ┘ü┘ł┘ä█ī┌®┘ł┘ä ž¦ž│ž¬. ┘垬ž¦█īž¼ ž¦█ī┘å žóž▓┘ģž¦█īž┤ ž¦žĘ┘䞦ž╣ž¦ž¬ ┘ģž▒ž©┘łžĘ ž©┘ć ž¦┘åž»ž¦ž▓┘ć ┘ł ┌®█ī┘ü█īž¬ ž¬ž«┘ģ┌® ž┤┘ģž¦ ž▒ž¦ ž©┘ć ┘Šž▓ž┤┌® ┘ģ█ī ž»┘ćž».
- ž»┌®ž¬ž▒ ┘ć┘ģ┌å┘å█ī┘å ž▒žŁ┘ģ ž┤┘ģž¦ ž▒ž¦ ž©ž▒ž▒ž│█ī ž«┘łž¦┘ćž» ┌®ž▒ž». ž¦█ī┘å ž©ž▒ž▒ž│█ī ž┤ž¦┘ģ┘ä ž¦┘åž¼ž¦┘ģ ž│┘ł┘å┘ł┌»ž▒ž¦┘ü█ī ┘ģ█ī ž©ž¦ž┤ž»žī ┌®┘ć ž¦ž▓ ž¦┘ģ┘łž¦ž¼ žĄ┘łž¬█ī ž©ž¦ ┘üž▒┌®ž¦┘åž│ ž©ž¦┘䞦 ž©ž▒ž¦█ī ž¦█īž¼ž¦ž» ž¬žĄ┘ł█īž▒ ž▒žŁ┘ģ ž¦ž│ž¬┘üž¦ž»┘ć ┘ģ█ī ┌®┘åž». ┘Šž▓ž┤┌® ┘ć┘ģ┌å┘å█ī┘å ┘ģ█ī ž¬┘łž¦┘åž» ž¦ž▓ žĘž▒█ī┘é ┘ģ┘ćž©┘ä ┘ł ž▒žŁ┘ģ █ī┌® ┘åž┤ž¦┘å┌»ž▒ ž▒ž¦ ┘łž¦ž▒ž» ┌®┘åž». ž¦█ī┘å žóž▓┘ģž¦█īž┤ ┘枦 ┘ģ█ī ž¬┘łž¦┘åž» ž│┘䞦┘ģž¬ ž▒žŁ┘ģ ž┤┘ģž¦ ž▒ž¦ ┘åž┤ž¦┘å ž»┘ćž» ┘ł ž©┘ć ┘Šž▓ž┤┌® ┌®┘ģ┌® ┌®┘åž» ┌®┘ć ž©┘枬ž▒█ī┘å ž▒ž¦┘ć ž©ž▒ž¦█ī ┘ä┘鞦žŁ ž¦┘垬ž«ž¦ž© ┌®┘åž».
- ┘ģž▒ž»ž¦┘å ┘å█īž¦ž▓ ž©┘ć žóž▓┘ģž¦█īž┤ ž¦ž│┘Šž▒┘ģ ž»ž¦ž▒┘åž». ž¦█ī┘å žóž▓┘ģž¦█īž┤ ž┤ž¦┘ģ┘ä ž¦ž│ž¬┘üž¦ž»┘ć ž¦ž▓ ┘å┘ģ┘ł┘å┘ć ┘ģ┘å█ī ž¦ž│ž¬ ┌®┘ć žóž▓┘ģž¦█īž┤┌»ž¦┘ć ž©ž▒ž¦█ī ž¬ž╣ž»ž¦ž»žī ž¦┘åž»ž¦ž▓┘ć ┘ł ž┤┌®┘ä ž¦ž│┘Šž▒┘ģ ž¬ž¼ž▓█ī┘ć ┘ł ž¬žŁ┘ä█ī┘ä ž«┘łž¦┘ćž» ┌®ž▒ž». ž¦┌»ž▒ ž¦ž│┘Šž▒┘ģ žČž╣█ī┘ü █īž¦ žóž│█īž© ž»█īž»┘ć ž©ž¦ž┤ž»žī █ī┌® ž╣┘ģ┘ä█īž¦ž¬ ž©┘ć ┘垦┘ģ Intracytoplasmic sperm injection )ICSI) ┘ģ┘ģ┌®┘å ž¦ž│ž¬ žČž▒┘łž▒█ī ž©ž¦ž┤ž». ž»ž▒ ICSIžī ž¬┌®┘åž│█ī┘å ž¦ž│┘Šž▒┘ģ ž▒ž¦ ž©┘ć žĘ┘łž▒ ┘ģž│ž¬┘é█ī┘ģ ž©┘ć ž¬ž«┘ģ┌® ž¬ž▓ž▒█ī┘é ┘ģ█ī ┌®┘åž». ICSI ( ž©ž¦ž▒ž»ž¦ž▒█ī ž©ž¦ ž▒┘łž┤ ┘ģ█ī┌®ž▒┘łž¦█ī┘åž¼┌®ž┤┘å (ICSI)) ┘ģ█ī ž¬┘łž¦┘åž» ž©ž«ž┤█ī ž¦ž▓ ž▒┘ł┘åž» IVF ž©ž¦ž┤ž».
- ž¦┘垬ž«ž¦ž© IVF █ī┌® ž¬žĄ┘ģ█ī┘ģ ž┤ž«žĄ█ī ž¦ž│ž¬. ž¦┘ģž¦ ž©ž¦█īž» ž©┘ć ž╣┘łž¦┘ģ┘ä ┘ģž«ž¬┘ä┘ü ž¬┘łž¼┘ć ž»ž¦ž┤ž¬.
┘Š┘åž¼ ┘ģž▒žŁ┘ä┘ć IVF ž╣ž©ž¦ž▒ž¬┘åž» ž¦ž▓:
- ž¬žŁž▒█ī┌® ž¬ž«┘ģ┌® ┌»ž░ž¦ž▒█ī
- ž©ž¦ž▓█īž¦ž©█ī ž¬ž«┘ģ┌®
- ž¬┘ä┘é█īžŁ ┘ł ž©ž¦ž▒┘łž▒█ī
- ┌®ž¦ž┤ž¬ ┘åžĘ┘ü┘ć
- ž¦┘垬┘鞦┘ä ž¼┘å█ī┘å
ž¦┘éž»ž¦┘ģž¦ž¬ ┘éž©┘ä ž¦ž▓ ž╣┘ģ┘ä
ž©ž╣ž» ž¦ž▓ žóž▓┘ģž¦┘Ŗž┤ ┘枦┘Ŗ ž▒┘łž¬┘Ŗ┘åžīŌĆī žóž▓┘ģž¦┘Ŗž┤ ┘ć┘łž▒┘ģ┘ł┘å┘Ŗ ┘ł ┘ł┘Ŗž▓┘Ŗž¬ ž▓┘łž¼ ž¬┘łž│žĘ ┘ģž¬ž«žĄžĄž¦┘å ž»ž▒ žĄ┘łž▒ž¬┘Ŗ ┘ā┘ć ž▒┘łž┤ ž»ž▒┘ģž¦┘å┘Ŗ IVF ┘Š┘Ŗž┤┘å┘枦ž» ž┤┘łž» ┘ģž▒ž¦žŁ┘ä ž▓┘Ŗž▒ žĘ┘Ŗ ┘ģ┘Ŗ ž┤┘łž»:
- ž▒┘łž▓ ž»┘ł┘ģ ┘Ŗž¦ ž│┘ł┘ģ ┘鞦ž╣ž»┌»┘Ŗ ž©ž▒ž¦┘Ŗ ž©ž▒ž▒ž│┘Ŗ ┘łžČž╣┘Ŗž¬ ž¬ž«┘ģž»ž¦┘å ┘枦 ┘ł ž▒žŁ┘ģ ž│┘ł┘å┘ł┌»ž▒ž¦┘ü┘Ŗ ž¦┘åž¼ž¦┘ģ ┘ģ┘Ŗ ž┤┘łž».
- ž©ž╣ž» ž¦ž▓ ž¦┘åž¼ž¦┘ģ ž│┘ł┘å┘ł┌»ž▒ž¦┘ü┘Ŗ ž©ž¦ ┘åžĖž▒ ┘ģž¬ž«žĄžĄ ž»ž¦ž▒┘ł ž¼┘枬 ž¬žŁž▒┘Ŗ┘ā ž¬ž«┘ģ┘ā ┌»ž░ž¦ž▒┘Ŗ ž¬ž¼┘ł┘Ŗž▓ ┘ģ┘Ŗ ž┤┘łž».
- žĘ┘Ŗ ┘ģž▒žŁ┘ä┘ć ┘ģžĄž▒┘ü ž»ž¦ž▒┘ł ┘Š┘åž¼ ž¦┘ä┘Ŗ ž┤ž┤ ┘å┘łž©ž¬ ž│┘ł┘å┘ł┌»ž▒ž¦┘ü┘Ŗ ž©ž▒ž¦ž│ž¦ž│ ┘ģ┘Ŗž▓ž¦┘å ┘łž¦┘ā┘åž┤ ž¬ž«┘ģž»ž¦┘å ┘枦 ž¦┘åž¼ž¦┘ģ ┘ģ┘Ŗ ž┤┘łž».
- ž▓┘ģž¦┘å┘Ŗ ┘ā┘ć ┘ü┘ł┘ä┘Ŗ┘ā┘ł┘ä ┘枦 ž©┘ć ž¦┘åž»ž¦ž▓┘ć ┘ģ┘垦ž│ž© ┘ģ┘Ŗ ž▒ž│ž» ž»ž¦ž▒┘ł┘Ŗ HCG ž¬ž▓ž▒┘Ŗ┘é ┘ģ┘Ŗ ž┤┘łž» ┘ł ž©┘Ŗ┘ģž¦ž▒ žó┘ģž¦ž»┘ć ž╣┘ģ┘ä ž¬ž«┘ģ┘ā ┌»┘Ŗž▒┘Ŗ ┘ģ┘Ŗ ž┤┘łž».
- žŁž»┘łž» 36 ž│ž¦ž╣ž¬ ž©ž╣ž» ž¦ž▓ ž¬ž▓ž▒┘Ŗ┘é HCG ┘ł ┘ć┘ģ ž▓┘ģž¦┘å ž©ž¦ ž»ž▒┘Ŗž¦┘üž¬ ┘å┘ģ┘ł┘å┘ć ž¦ž│┘Šž▒┘ģ ž¦ž▓ ┘ģž▒ž»žī ž╣┘ģ┘ä ┘ä┘鞦žŁ ž»ž▒┘ł┘å žóž▓┘ģž¦┘Ŗž┤┌»ž¦┘ć ž¦┘åž¼ž¦┘ģ ┘ģ┘Ŗ ž┤┘łž».
┘ģž▒ž¦┘éž©ž¬ ┘枦┘Ŗ ┘Šž│ ž¦ž▓ ž╣┘ģ┘ä
┘Ŗ┘ā ž¬ž¦ ž»┘ł ž│ž¦ž╣ž¬ ┘Šž│ ž¦ž▓ ž╣┘ģ┘ä ž¦┘垬┘鞦┘ä ž¼┘å┘Ŗ┘å ž©┘Ŗ┘ģž¦ž▒ ž¬ž▒ž«┘ŖžĄ ┘ģ┘Ŗ ž┤┘łž». ž¬┘łžĄ┘Ŗ┘ć ┘ģ┘Ŗ ž┤┘łž» žĘ┘Ŗ 3 ž¦┘ä┘Ŗ 4 ž▒┘łž▓ ž©ž╣ž» ž¦ž▓ ž╣┘ģ┘ä ┘üž╣ž¦┘ä┘Ŗž¬┘枦┘Ŗ ž┤ž»┘Ŗž» ┘ā┘ć ┘ģ┘åž¼ž▒ ž©┘ć ž«ž│ž¬┌»┘Ŗ ┘ģ┘üž▒žĘ ┘ģ┘Ŗ ž┤┘łž» ┘åž»ž¦ž┤ž¬┘ć ž©ž¦ž┤ž». ž©ž»┘Ŗ┘ć┘Ŗ ž¦ž│ž¬ žóž▒ž¦┘ģž┤ ž▒┘łžŁ┘Ŗ ┘ł ž▒┘łž¦┘å┘Ŗ ┘ł ┘Šž▒┘ć┘Ŗž▓ ž¦ž▓ ž┤ž▒ž¦┘ŖžĘ ┘Šž▒ž¦žČžĘž▒ž¦ž© ┘ģ┘Ŗ ž¬┘łž¦┘åž» ž»ž▒ ┘ģ┘ł┘ü┘é┘Ŗž¬ ž╣┘ģ┘ä ┘ģžżž½ž▒ ž©ž¦ž┤ž». ┘ģž╣┘ģ┘ł┘䞦" 10 ž¦┘ä┘Ŗ 12 ž▒┘łž▓ ž©ž╣ž» ž¦ž▓ ž¦┘垬┘鞦┘ä ž¼┘å┘Ŗ┘å ž©┘Ŗ┘ģž¦ž▒ ž©┘ć žóž▓┘ģž¦┘Ŗž┤┌»ž¦┘ć ┘ć┘łž▒┘ģ┘ł┘å┘Ŗ ┘ģž▒ž¦ž¼ž╣┘ć ┘ģ┘Ŗ ┘ā┘åž» ž¬ž¦ ┘ģ┘éž»ž¦ž▒ ŌĆīBHCG ž«┘ł┘å ž¦┘åž»ž¦ž▓┘ć ┌»┘Ŗž▒┘Ŗ ž┤┘łž». ž¦┘üž▓ž¦┘Ŗž┤ ž¦┘Ŗ┘å ┘ć┘łž▒┘ģ┘ł┘å ž¦┘ł┘ä┘Ŗ┘å ┘åž┤ž¦┘å┘ć žŁž¦┘ģ┘ä┌»┘Ŗ ž¦ž│ž¬.
žó┘Ŗ ┘ł┘Ŗ ž¦┘ü#IVF#Infertility#┘垦ž©ž¦ž▒┘łž▒┘Ŗ#┘垦ž▓ž¦┘Ŗ┘Ŗ#ž»ž▒┘ģž¦┘å ┘垦ž©ž¦ž▒┘łž▒┘Ŗ#ž»ž▒┘ģž¦┘å ┘垦ž▓ž¦┘Ŗ┘Ŗ#┘垦ž▓ž¦┘Ŗ┘Ŗ ž»ž▒ ž┤┘Ŗž▒ž¦ž▓#┘垦ž©ž¦ž▒┘łž▒┘Ŗ ž»ž▒ ž┤┘Ŗž▒ž¦ž▓#┘ä┘鞦žŁ žóž▓┘ģž¦█īž┤┌»ž¦┘ć█ī#┘ä┘鞦žŁ ž«ž¦ž▒ž¼ ž▒žŁ┘ģ┘Ŗ#ICSI#IUI#┘ģ█ī┌®ž▒┘łž¦█ī┘åž¼┌®ž┤┘å#ž¦┘垬┘鞦┘ä ž¼┘å█ī┘å#ž¬žŁž▒█ī┌® ž¬ž«┘ģ┌® ┌»ž░ž¦ž▒█ī#ž©┌å┘ć ž»ž¦ž▒ ž┤ž»┘å
┘ä┘Ŗ┘å┘ā ┘枦┘Ŗ ┘ģ┘ć┘ģ
ž»ž¦┘åž│ž¬┘å┘Ŗ ┘枦
- ž©ž¦┘䞦 žó┘łž▒ž»┘å ž┤┘Ŗž▒ ž»ž▒ ┘å┘łž▓ž¦ž»ž¦┘å
- ┌å┘ć ┘āž│ž¦┘å┘Ŗ ž©ž¦█īž» žóž▓┘ģž¦┘Ŗž┤ ž¬┘Ŗž▒┘łž”┘Ŗž» ž©ž»┘ć┘åž»ž¤
- ž¦┘ć┘ģ┘Ŗž¬ ž┤┘Ŗž▒ ┘ģž¦ž»ž▒
- ž¦┘üž▓ž¦█īž┤ ┘éž» ┌®┘łž»┌®ž¦┘å
- ┘ā┘ģž▒ž»ž▒ž» ž©ž╣ž» ž¦ž▓ ž▓ž¦┘Ŗ┘ģž¦┘å
- ┌®┘Ŗž│ž¬ žó┘åž»┘ł┘ģž¬ž▒┘Ŗ┘ł┘ģž¦
- ž¼ž▒ž¦žŁ┘Ŗ ž│ž▒ ┘ł ┌»ž▒ž»┘å
- ž║ž▒ž©ž¦┘ä┌»ž▒┘Ŗ ž¼┘å┘Ŗ┘å
- ž│ž▒žĘž¦┘å ž│┘Ŗ┘å┘ć
- ž▒┘üž╣ ž¦┘üž¬ž¦ž»┌»█ī ┘Š┘ä┘ā ž©ž¦ ž©┘ä┘üž¦ž▒┘ł┘Š┘䞦ž│ž¬┘Ŗ
- ┘ä┘Ŗ┘Š┘łž│ž¦┘āž┤┘å
- žóž©ž»┘ł┘ģ┘Ŗ┘å┘ł┘Š┘䞦ž│ž¬┘Ŗ
- ž│┘ł┘å┘ł┌»ž▒ž¦┘ü█ī žó┘å┘ł┘ģž¦┘ä█ī
- ž▓ž¦┘Ŗ┘ģž¦┘å ┘ü┘Ŗž▓┘Ŗ┘ł┘ä┘ł┌ś┘Ŗ┘ā
- ž¬ž│ž¬ ┘Šž¦┘Š ž¦ž│┘ģ█īž▒
- ž│ž▒žĘž¦┘å ž¬ž«┘ģž»ž¦┘å
- ┘ģž▓ž¦┘Ŗž¦┘Ŗ ž╣┘ģ┘ä ┘䞦┘Šž¦ž▒ž¦ž│┌®┘ł┘Š█ī
- žó┘ģž¦ž»┌»┘Ŗ ┘枦┘Ŗ ┘éž©┘ä ž¦ž▓ ž▓ž¦┘Ŗ┘ģž¦┘å
- ž│┘ä┘ł┘ä█īž¬ █ī┌®█ī ž¦ž▓ ┘ģž┤┌®┘䞦ž¬ ž▓█īž©ž¦█ī█ī
ž¦ž«ž©ž¦ž▒
- ž▒┘łž▓ž»ž▒ž«ž¬┘āž¦ž▒┘Ŗ
- ž¼ž┤┘å ┘å┘Ŗ┘ģ┘ć ž┤ž╣ž©ž¦┘å
- ž©ž▒┌»ž▓ž¦ž▒┘Ŗ ž»┘ł ž»┘łž▒┘ć ┘ģž│ž¦ž©┘é┘ć ž┤žĘž▒┘åž¼ ž│ž¦┘ä 1402
- ž©ž▒┌»ž▓ž¦ž▒█ī ž¼┘äž│┘ć ┘ģž┤ž¬ž▒┌® ┘ć┘ģ ž¦┘åž»█īž┤█ī ┘ć█īž¦ž¬ ž¦┘ģ┘垦 ┘ģž¼┘ģž╣ ž«█īž▒█ī┘å ž│┘䞦┘ģž¬ ┘üž¦ž▒ž│
- ž©ž▒┌»ž▓ž¦ž▒┘Ŗ ┘ģž▒ž¦ž│┘ģ ž▓┘Ŗž¦ž▒ž¬ ž╣ž¦ž┤┘łž▒ž¦
- ž©ž▒┌»ž▓ž¦ž▒┘Ŗ ž¼ž┤┘å ž▒┘łž▓ ┘Šž▒ž│ž¬ž¦ž▒ ┘ł ž¬ž¼┘ä┘Ŗ┘ä ž¦ž▓ ┘Šž▒ž│ž¬ž¦ž▒ž¦┘å ┘å┘ģ┘ł┘å┘ć ž©┘Ŗ┘ģž¦ž▒ž│ž¬ž¦┘å ┘ģž¦ž»ž▒ ┘ł ┘ā┘łž»┘ā ž║ž»┘Ŗž▒
- ž¦žŁž»ž¦ž½ ┘ł ž¬ž¼┘ć┘Ŗž▓ ž¦ž¬ž¦┘é žó┘ģž¦ž»┌»█ī ┘Š┘Ŗž┤ ž¦ž▓ ž╣┘ģ┘ä
- ž│┘Ŗž│ž¬┘ģ ž¬žĄ┘ü┘Ŗ┘ć ┘üž¦žČ┘䞦ž© ┘ł žóž©┘Ŗž¦ž▒█ī ž▓┘Ŗž▒ ž│žĘžŁ█ī ┘üžČž¦█ī ž│ž©ž▓
- ž¦žŁž»ž¦ž½ ┘Šž¦ž▒┘ā┘Ŗ┘å┌» ┘ģž│┘é┘ü ┘Šž▒ž│┘å┘ä█ī
- ┘ģž╣ž▒┘ü┘Ŗ ž¦┘üž▒ž¦ž» ┘ā┘ģ┘Ŗž¬┘ć ž¦ž«┘䞦┘é ž©ž¦┘ä┘Ŗ┘å┘Ŗ ┘ł ┘Šž▓ž┤┘ā┘Ŗ
- ž©ž¦ž▓ž»┘Ŗž» ┘ł ┘łž¦┘ā ž▒ž¦┘åž» ž¦ž▓ ž©ž«ž┤ ICU
- ž©ž¦ž▓ž»┘Ŗž» ┘ł ┘łž¦┘ā ž▒ž¦┘åž» ž¦ž▓ ž©ž«ž┤ VIP
- ž©ž▒┌»ž▓ž¦ž▒┘Ŗ ž╣┘Ŗž» ž║ž»┘Ŗž▒ ž»ž▒ ž©┘Ŗ┘ģž¦ž▒ž│ž¬ž¦┘å ┘ģž¦ž»ž▒ ┘ł ┘ā┘łž»┘ā ž║ž»┘Ŗž▒
- ┘āž│ž© ž▒ž¬ž©┘ć ž©ž▒ž¬ž▒ ┘ģ┘鞦┘䞦ž¬ ž¼ž▒ž¦žŁ┘Ŗ ž¬┘łž│žĘ ž»ž¦┘åž┤┌»ž¦┘ć ž╣┘ä┘ł┘ģ ┘Šž▓ž┤┘ā┘Ŗ ž┤┘Ŗž▒ž¦ž▓
- ž¼ž▒ž¦žŁ█ī ž¦žĄ┘䞦žŁ ┘Š█īž┤ž¦┘å█ī ž©ž▒ž¼ž│ž¬┘ć ž»ž▒ ž©█ī┘ģž¦ž▒ž│ž¬ž¦┘å ┘ģž¦ž»ž▒ ┘ł ┌®┘łž»┌® ž║ž»█īž▒ ž┤█īž▒ž¦ž▓
- ┌®┘䞦ž│ žó┘ģ┘łž▓ž┤█ī ┘ģž¦┘å┘łž▒ ž╣┘ģ┘ä█ī ž¦žĘ┘üž¦žĪ žŁž▒█ī┘é
- ┘āž│ž© ┘ä┘łžŁ ž»┘łž│ž¬ ž»ž¦ž▒ ┘ā┘łž»┘ā
- ž¦┘ćž»ž¦ ž«┘ł┘å ž¬┘łž│žĘ ┘āž¦ž▒┘ā┘垦┘å ž©┘Ŗ┘ģž¦ž▒ž│ž¬ž¦┘å
- ž▒┘łž▓ ž»ž¦ž▒┘łž│ž¦ž▓ ┘ģž©ž¦ž▒┘ā
- ž▒┘łž▓ ┘Šž▓ž┤┘ā ┘ģž©ž¦ž▒┘ā
- ž▒┘łž▓ ž¼┘枦┘å█ī ž¬ž║ž░█ī┘ć ž©ž¦ ž┤█īž▒ ┘ģž¦ž»ž▒
- ┘ć┘üž¬┘ć ž»ž▒ž«ž¬┘āž¦ž▒┘Ŗ
- ž▒┘łž▓ ┘ģž¦┘ģž¦ ┘ģž©ž¦ž▒┘ā
- ž¦ž▒ž¬┘鞦 ž╣┘ä┘ģ┘Ŗ ž»┘āž¬ž▒ ┘ģž│ž╣┘łž» ž¦┘ģ┘Ŗ┘å┘Ŗ ž▒┘Ŗž¦ž│ž¬ ┘ģžŁž¬ž▒┘ģ ž©┘Ŗ┘ģž¦ž▒ž│ž¬ž¦┘å
- ž▒┘łž▓ ┘Šž▒ž│ž¬ž¦ž▒ ┘ģž©ž¦ž▒┘ā
- ž¦ž│ž¬┘ģž»ž¦ž» ž¦ž▓ ┘ģž▒ž»┘ģ ┘å█ī┌®┘ł┌®ž¦ž▒ ┌®ž┤┘łž▒
- ž©ž▒┌»ž▓ž¦ž▒┘Ŗ ┘ģž¼┘ģž╣ ┘ģž»┘Ŗž▒ž¦┘å ┘Šž▒ž│ž¬ž¦ž▒┘Ŗ
- ž▒┘łž▓ ž©ž▓ž▒┌»ž»ž¦ž┤ž¬ ž¦ž©┘łž╣┘ä█ī ž│█ī┘垦 ┘ł ž▒┘łž▓ ┘Šž▓ž┤┌®
- ž©┘Ŗž│ž¬ ┘ł ž│┘ł┘ģ ž«ž▒ž»ž¦ž» ┘ģž¦┘ć ž©ž▒┌»ž▓ž¦ž▒┘Ŗ ┘ć┘ģž¦┘Ŗž┤ ž»┘ć┘ģ┘Ŗ┘å ž│ž¦┘ä ┘üž╣ž¦┘ä┘Ŗž¬ ž©┘Ŗ┘ģž¦ž▒ž│ž¬ž¦┘å ┘ü┘ł┘é ž¬ž«žĄžĄ┘Ŗ ┘ģž¦ž»ž▒ ┘ł ┘ā┘łž»┘ā ž║ž»┘Ŗž▒ ž┤┘Ŗž▒ž¦ž▓
- ž»┘łž¦ž▓ž»┘ć┘ģ ž«ž▒ž»ž¦ž»┘ģž¦┘ć 1398 ž¼┘äž│┘ć ┘ģž╣ž¦ž▒┘ü┘ć ┘ģž»┘Ŗž▒ ž¼ž»┘Ŗž» ž©┘Ŗ┘ģž¦ž▒ž│ž¬ž¦┘å
- ž©ž▒┌»ž▓ž¦ž▒┘Ŗ ┘ā┘䞦ž│ žó┘ģ┘łž▓ž┤ ž║ž▒ž©ž¦┘ä┌»ž▒┘Ŗ ┘üž┤ž¦ž▒ ž«┘ł┘å
- ┘Šž¦┘åž▓ž»┘ć┘ģ ž¦ž▒ž»┘Ŗž©┘ćž┤ž¬ ┘ģž¦┘ć ž│ž¦┘ä 98 ž▒┘łž▓ ž¼┘枦┘å┘Ŗ ┘ģž¦┘ģž¦
- ┘Ŗž¦ž▓ž»┘ć┘ģ ž¦ž▒ž»┘Ŗž©┘ćž┤ž¬ 98 ž▒┘łž▓ ┘āž¦ž▒┌»ž▒
- ž©┘Ŗž│ž¬┘ģ ž»┘Ŗ┘ģž¦┘ć 97 ž▒┘łž▓ ┘Šž▒ž│ž¬ž¦ž▒
- ž©┘Ŗž│ž¬ ┘ł┘Ŗ┘ā┘ģ žóž░ž▒ 97 ┘ā┘å┌»ž▒┘ć ž┤┘āž¦┘ü ┘āž¦┘ģ
- ┘Šž¦┘åž▓ž»┘ć┘ģ žóž░ž▒97 ž▒┘łž▓ žŁž│ž¦ž©ž»ž¦ž▒
- ┘āž│ž© ┘ģ┘鞦┘ģ ┘åž«ž│ž¬ ž©┘Ŗ┘ģž¦ž▒ž│ž¬ž¦┘å ž»ž▒ ž¬ž▒┘ł┘Ŗž¼ ž▓ž¦┘Ŗ┘ģž¦┘å žĘž©┘Ŗž╣┘Ŗ
- ┘ć┘üž¬┘ć ž│┘䞦┘ģž¬
- ┘Ŗ┘ā┘ćž▓ž¦ž▒┘ģ┘Ŗ┘å ž╣┘ģ┘ä ž¼ž▒ž¦žŁ┘Ŗ ┌垦┘é┘Ŗ ž©┘Ŗ┘ģž¦ž▒ž│ž¬ž¦┘å ┘ģž¦ž»ž▒ ┘ł ┘ā┘łž»┘ā
- ž¼ž┤┘å ž▒┘łž▓ ┘ģž¦┘ģž¦
- ┘åžĖž▒ž¦ž¬ ┘ģž¦ž»ž▒ž¦┘å ž▓ž¦┘Ŗ┘ģž¦┘å žĘž©┘Ŗž╣┘Ŗ ž©┘Ŗ┘ģž¦ž▒ž│ž¬ž¦┘å ┘ģž¦ž»ž▒ ┘ł ┘ā┘łž»┘ā ž║ž»┘Ŗž▒
