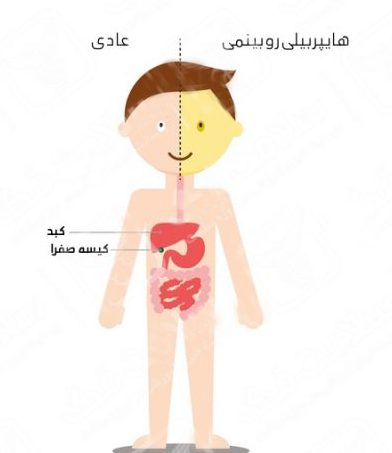
 زردی عارضه ای است که در آن پوست و سفیدی چشم به علت بیلی روبین زیاد خون زرد می شوند. بیلی روبین در کبد ایجاد می شود و محصول تجزیه هموگلوبین است شایعترین علت ایجاد بیش از حد بیلی روبین تخریب غیر طبیعی سلولهای قرمز است اگر زردی شدید باشد ، مدفوع ممکن است کم رنگ و ادرار تیره شود.
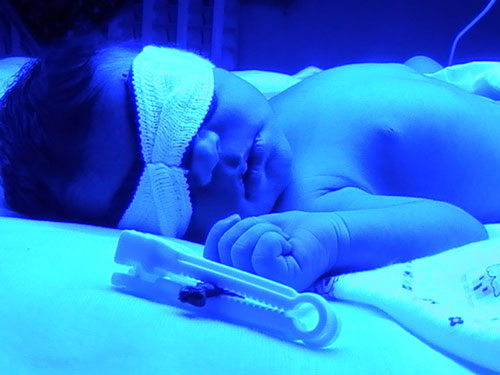
زردی یکی از تظاهرات شایع کلینیکی است که به طور تقریبی در اغلب نوزادان، در چند روز اول تولد اتفاق می افتد. در اکثر موارد زردی نوزادان فیزیولوژیک (طبیعی) است ولی درمواردی دلایل مختلف پاتولوژیک ( غیرطبیعی ) عامل بروز زردی است.
زردی عارضه ای است که در آن پوست و سفیدی چشم به علت بیلی روبین زیاد خون زرد می شوند. بیلی روبین در کبد ایجاد می شود و محصول تجزیه هموگلوبین است شایعترین علت ایجاد بیش از حد بیلی روبین تخریب غیر طبیعی سلولهای قرمز است اگر زردی شدید باشد ، مدفوع ممکن است کم رنگ و ادرار تیره شود.
زردی یکی از تظاهرات شایع کلینیکی است که به طور تقریبی در اغلب نوزادان، در چند روز اول تولد اتفاق می افتد. در اکثر موارد زردی نوزادان فیزیولوژیک (طبیعی) است ولی درمواردی دلایل مختلف پاتولوژیک ( غیرطبیعی ) عامل بروز زردی است.
به طور معمول در یک نوزاد رسیده از روز دوم تولد شروع شده در روز سوم به حداکثر رسیده (بیلی روبین ۷-۶ میلی گرم در دسی لیتر) و از روز سوم میزان بیلی روبین شروع به کاهش می کند تا پایان هفته ی دوم که به حد طبیعی بالغان یعنی بیلی روبین حدود ۱ میلی گرم در دسی لیتر می رسد.
در نوزادان نارس، زردی در روز پنجم تا هفتم به حداکثر میزان خود یعنی بیلی روبین حدود ۱۲-۱۰ میلی گرم در دسی لیتر می رسد ممکن است تا یک ماه و یا بیش تر طول بکشد.
زردی ناشی از شیرمادر
ناشی از شیرمادر به دو نوع زودرس و دیررس تقسیم می شود.
نوع زود رس
نوع دیررس
به هرحال این نوع زردی خوش خیم است و تاکنون موردی از ضایعه ی مغزی توسط این نوع افزایش زردی خون در نوزادان گزارش نشده است. قطع شیر دراین مورد با صلاحدید پزشک به مدت ۲۴ تا ۴۸ ساعت اثر تشخیصی و درمانی دارد. در این مدت کاهش قابل ملاحظه ای در میزان بیلی روبین سرم ایجاد می شود و بعد از این مرحله می توان تغذیه با شیرمادر را دوباره شروع کرد.
لازم به ذکر است که دادن ترنجبین، خاکشیر، کره و سایر موارد رایج به نوزادن نه تنها هیچ گونه اثر قطعی در کاهش بیلی روبین خون ندارد بلکه منجز به عوارض بی شمار بسیاری می شود. دراین موارد تغذیه ی خوب مادر و دریافت مایعات کافی توسط او حمایت عاطفی روانی مادر به خصوص توسط همسر با افزایش میزان شیر مادر و امکان شیردهی مکرر به کاهش بیلی روبین خون نوزاد و رفع زردی کمک شایانی می کند. نکته مهم این که اکثر متخصصان قطع شیر مادر را به صلاح نوزاد نمی دانند.
ضمن توجه به علائم بالینی و آزمایشگاهی نوزادان مبتلا به یرقان، برای تشخیص علل و عوامل موثر بر آن، در صورت مشاهده هر یک از مواردزیر، اتخاذ تصمیم فوری ضروری می باشد
- یرقانی که در ۲۴ ساعت اول زندگی شروع شود
- افزایش بیلی روبین، از ۵ میلی گرم درصد میلی لیتر در ۲۴ ساعت تجاوز کند
- بیلی روبین از ۱۲ میلی گرم در نوزادان طبیعی و ۱۴ میلی گرم در نوزادان نارس تجاوز کند
- یرقان در نوزادان طبیعی، بیش از یک هفته و در نوزادان نارس بیشتراز دو هفته، به طول انجامد.
علل و عواملی که به تولید بیش از حد معمول بیلی روبین در نوزادان منجر می شوند
- ناسازگاری گروههای خونی مادر و جنین که عمدتا شامل ناسازگاری Rh و ABO و گروههای فرعی است
- اختلالات ژنتیکی (اختلالات آنزیمی نظیر اسفروسیتوز مادرزادی) وهموگلوبینوپاتی ها نظیر آلفا و بتا تالاسمی و گالاکتوزمی
- همولیز گلبول های قرمز خون مانند مصرف بیش از حد ویتامینK
- هماتوم و خونریزیهای داخلی
- انسدادهای مکانیکی منجربه اختلال در گردش کبدی ـ روده ای ترشحات صفراوی. در مواردی نیز عواملی نظیر کم شدن جذب کبدی بیلی روبین، کمبود مادرزادی بعضی از آنزیم های ضروری، مصرف داروها، اختلال در انتقال بیلی روبین مستقیم از کبد، انسداد مجاری صفراوی، عفونت دوران جنینی نوزاد، عفونت های پس از تولد و بعضی ازبیماری های خاص ممکن است به زردی نوزاد منجر شود.
نكات قابل توجه
- یرقان نوزاد در صورت عدم توجه و رسیدگی، ممکن است به عوارض و خطراتی مانند مرگ و عقب ماندگی ذهنی و حرکتی غیرقابل درمان منجر شود.
- افتراق میان یرقان فیزیولوژیک و پاتولوژیک همیشه به سادگی امکان پذیر نیست.
- لحظات و دقایق در تصمیم گیری به منظور اقدام مناسب برای نوزاد مبتلا به یرقان پاتولوژیک، بسیار سرنوشت ساز هستند.
- همه موارد یرقان های نوزادی را نمی توان با سازگاری Rh و گروه های خونی، توجیه کرد. یافتن علل و عوامل دیگر یرقان ها از اهمیت برخوردار است.
- در مواردی می توان قبل از زایمان و بعد از زایمان با اقداماتی از پیدایش و افزایش پاتولوژیک بیلی روبین پیشگیری نمود.
آموزش و مراقبت از نوزاد تازه متولد شده
بسیاری از مادران در مورد کفایت شیردهی خود اطمینان لازم را ندارند و معیارهایی را می توان به آنان آموزش داد که می تواند کفایت شیردهی آنان را نشان دهد. مثلا نوزاد لازم است در عرض ۲۴ ساعت ۶-۴ بار پوشک خیس کند و حداقل ۴-۳ بار مدفوع داشته باشد. همچنین رنگ مدفوع تا روز چهارم تولد باید رو به زردی رفته و چنانچه سیاه و یا سبز باقی بماند نشانه کم خوردن شیر بوده که لازم است هرچه سریعتر به پزشک مراجعه شود تا علت ارزیابی شود
اغوز نه تنها موجب زردی نمی شود که حتی شاید بهترین راه کاهش زردی نوزادان ،تغذیه مکرر با آغوز باشد. آغوز بسیار مغذی و حاوی موادی است که نوزاد را در برابر بیماری های محافظت می کند و به منزله اولین ایمن سازی او محسوب می شود. خوراندن آغوز به نوزاد بسیار ضروری و حیاتی است.
در مواردی نیز بطور مادرزادی کم کاری تیروئید سبب افزایش زردی در نوزادان شده که لازم است بطور همگانی از این نظر بررسی صورت گیرد زیرا اثرات کم کاری تیروئید بر روی مغز نوزادان در صورت عدم درمان سریع و به موقع عوارض جبران ناپذیر به دنبال دارد. موارد ارثی دیگری نیز بطور نادر وجود دارد که به دلیل نقص و یا کمبود آنزیم های کبدی افزایش زردی در نوزادان را به دنبال دارد.
مهمترین راه جلوگیری از ایجاد عارضه مغزی ناشی از افزایش بیلی روبین پیشگیری، تشخیص و درمان سریع زردی مي باشد.
علايم و نشانه ها
راه هاي درمان
تعویض خون نیز روش موثر دیگری است که چنانچه فوتوتراپی نتوانست در مدت معین بیلی روبین سرم را کاهش دهد از آن استفاده می شود.
برای زردی نوزادی با افزایش بیلی روبین غیر مستقیم معمولا مشکل خاصی وجود ندارد و چنانچه تشخیص و درمان بطور سریع و مناسب انجام شود نوزادان صد درصد بهبود می یابند و تنها در یک گروه نادر که آنزیمهای کبدی بطور پایدار کاهش و یا وجود ندارد پیوند کبد تنها راه چاره است. همچنین لازم است نوزادانی که سطح بیلی روبین آنها به حد تعویض خون رسیده است از نظر شنوایی بررسی شوند.
عارضه
نوزادان به دلیل ظرافت و آسیب پذیر بودن نیاز به مراقبت و توجه دوچندانی نسبت به کودکان بزرگتر دارند. اگر نوزاد شما پیش از موعد متولد شده باشد صد در صد مدتی را در بیمارستان بستری بوده و بعد از مرخص شدن شما باید تمام تلاشتان را برای مراقبت از او بکار ببرید. اگر مشکلی در زمان تولد نداشته باز هم باید تمام توجه خود را معطوف به حفظ سلامتی او کنید. برای والدین هیچ شرایطی بدتر و تحمل ناپذیرتر از زمان بیماری فرزندشان نیست ولی خونسردی خود را حفظ کنید و پس از بررسی شرایط نوزاد با پزشک او تماس بگیرید.
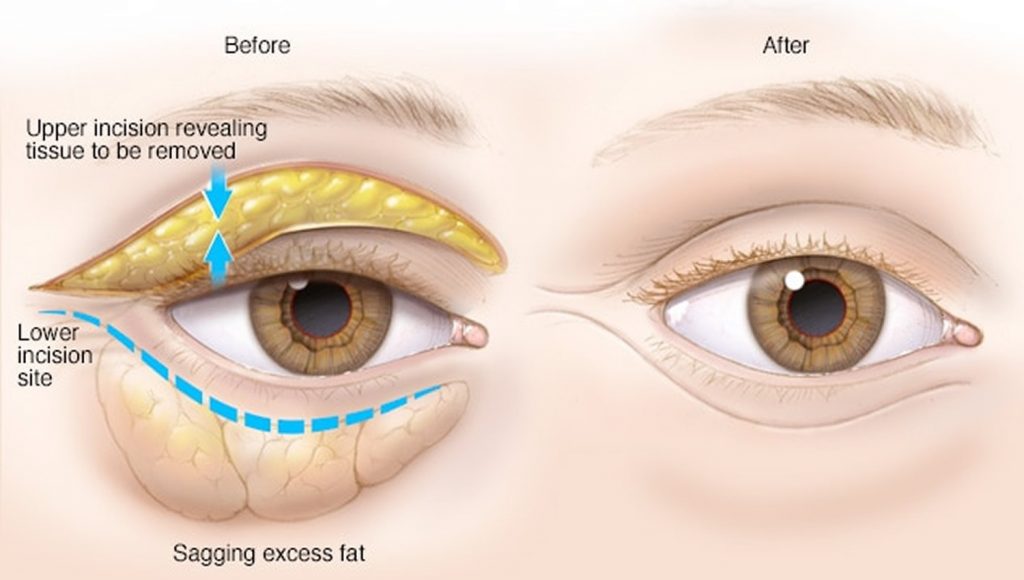
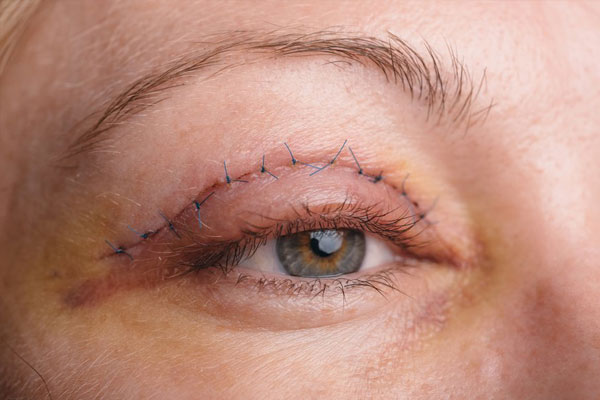 جراحی پلک یا بلفاروپلاستی یک روش جراحی است که از طریق اصلاح پوست چربی و یا ماهیچه های این ناحیه ساختار پلک چشم را تغییر میدهد.
نامزدهای ایده آل برای بلفاروپلاستی
- دارای پلک های فوقانی باد کرده
- دارای چربی یا پوست اضافی در پلک بالا
- دارای چشمانی مسن تر از سن
- دارای ورم یا شیار در زیر چشمها
جراحی پلک یا بلفاروپلاستی یک روش جراحی است که از طریق اصلاح پوست چربی و یا ماهیچه های این ناحیه ساختار پلک چشم را تغییر میدهد.
نامزدهای ایده آل برای بلفاروپلاستی
- دارای پلک های فوقانی باد کرده
- دارای چربی یا پوست اضافی در پلک بالا
- دارای چشمانی مسن تر از سن
- دارای ورم یا شیار در زیر چشمها
برخی از شرایط پزشکی میتواند باعث جلوگیری این عمل شود عبارتند از :
- پرکاری تیروئید
- بیماری های قلبی
- دیابت
- فشارخون بالا
- ضعف در آناتومی کاسه چشم
بلفاروپلاستی موارد زیر را بهبود نمی بخشد:
- حلقه های سیاه اطراف چشم
- افتادگی ابرو
- چروک های اطراف پلک و بین ابرو
عوارض:
در موارد نادر خونریزی شدید ، کاهش دید شدید و دائمی و عدم قرینگی هر دو پلک
مراقبت های پس از عمل :
 فرایند زایمان که منجر به تولد انسانی دیگر می شود یکی از زیباترین پدیده های خلقت است زنان باردار معمولا" نگران دردی هستند که در طی زایمان آن را تجربه می کنند و به این فکر هستند که چگونه با آن مقابله کنند. در کنار باورهای نادرست و عدم اطلاع کافی از روند زایمان و آگاهی کم نسبت به شیوه های مختلف کاهش درد، زایمان باعث نگرانی شده است. اغلب زنان در زایمان درد دارند ، اما آستانه درد و نوع آن در آنها متفاوت است . با انجام زایمان طبیعی و استفاده از روشهای کاهش درد می توان یک تجربه خوشایند از زایمان را ایجاد کرد و به حفظ سلامت مادر باردار و نوزادش کمک کرد .
فرایند زایمان که منجر به تولد انسانی دیگر می شود یکی از زیباترین پدیده های خلقت است زنان باردار معمولا" نگران دردی هستند که در طی زایمان آن را تجربه می کنند و به این فکر هستند که چگونه با آن مقابله کنند. در کنار باورهای نادرست و عدم اطلاع کافی از روند زایمان و آگاهی کم نسبت به شیوه های مختلف کاهش درد، زایمان باعث نگرانی شده است. اغلب زنان در زایمان درد دارند ، اما آستانه درد و نوع آن در آنها متفاوت است . با انجام زایمان طبیعی و استفاده از روشهای کاهش درد می توان یک تجربه خوشایند از زایمان را ایجاد کرد و به حفظ سلامت مادر باردار و نوزادش کمک کرد . روش هایی که برای کاهش درد زایمان به کار می روند عمدتا" به دو گروه تقسیم می شوند:
ب) را هکارهای دارویی

راهکارهای غیر دارویی :
- مهارت های تنفسی و تن آرامی : تکنیک های تنفسی مناسب در طی مراحل زایمان باعث شلی عضلانی می شود. و با تمرکز بر تنفس ، سلولهای مغزی که محل ثبت تحریکاتی مانند درد هستند با این پیام ها مشغول می شوند و لذا پیام درد کمتر به مغز می رسد.
- قرار گرفتن در وضعیت های مختلف در زمان درد : تغییر وضعیت بدن موجب رفع خستگی ، راحتی بیشتر و گردش خون بهتر می شود. زن باردار می تواند به دلخواه خود هر حالتی که راحت تر است را انتخاب کند ( نشسته ، ایستاده ، خوابیده ، دراز کشیده و یا راه رفتن ) این کار موجب می شود توانایی وی برای تحمل درد زایمان افزایش یابد
- تکنیک های تجسم خالق : مادر بارداردر حین دردهای زایمان فشار جسمی زیادی را متحمل می شود که با فکر کردن به خاطرات خوشایند و انحراف فکر و تفکر مثبت بر روی ذهن خود تاثیر می گذارد و می تواند احساس درد را به حداقل برساند.
- موسیقی درمانی :موسیقی های ملایم ریتم تنفس را آرام کرده و در طی زایمان آرامش بیشتری ایجاد می کند و اضطراب و ترس و درد را کاهش می دهد
- سرمای سطحی : سرما به وسیله کاهش درجه حرارت عضله و تسکین اسپاسم عضله باعث آرامش مادر می شود. همچنین استفاده از تکه های یخ بر روی قسمت هایی از بدن می تواند راهکاری جهت کاهش درد باشد
- زایمان در آب : آب گرم موجب کاهش درد ،اضطراب و پیشرفت زایمان می شود؛ مادر 1 تا 2 ساعت در حوضچه آبی که درجه حرارت آن نزدیک به درجه حرارت بدن است قرار می گیرد و آب گرم موجب کاهش فشار وزن رحم بر بدن مادر و موجب پیشرفت سریعتر زایمان می شود
- لمس و ماساژ : ماساژ باعث انتقال انرژی می شود و یک روش شگفت انگیز برای کاهش درد است. نوازش اطمینان بخش و دوستانه قسمت های گونه و موها ، در آغوش گرفتن، ماساژ نواحی دست ، کمر ، باسن و سایر قسمت های بدن توسط همسر و یا فرد حمایت کننده می تواند موجب کاهش درد و تسکین زن باردار شود
- کاربرد گرما : استفاده از پتوهای گرم کننده و کمپرس گرم ، وان آب گرم ، دوش گرم و استفاده از حوله های گرم و مرطوب می تواند در طول زایمان درد را کاهش دهد. گرما باعث افزایش جریان خون آن منطقه از بدن می شود و باعث آرامش ، راحتی و رفع خستگی می شود
- آروماتراپی یا درمان با بوی خوش : استفاده از اسانس های روغنی مشتق از گیاهان مانند اسطو خودوس ، گل یاس و شمعدانی روی ذهن مادر تاثیر گذاشته و باعث کاهش درد می شود. از این اسانس ها می توان درروغن ماساژ یا به صورت بخور استفاده کرد ویا در وان آب گرم ریخته شود
- رفتارهای حمایتی ماما یا همراه : تعداد زیادی از خانم های باردار حساس و زودرنج هستند که این مساله باعث ایجادمشکلات و ناراحتی های زیادی در طی مراحل زایمان می گردد و باعث می شود که زن باردار فکر کند که از حمایت لازم برخوردار نیست .همسر یا همراه آموزش دیده می تواند در تمامی مراحل زایمان او را همراهی کرده و از نظر روانی حمایت کند.
راهکارهای دارویی :
- بی حسی نخاعی یا اپیدورال : در این روش داروی بی حسی در فضای ستون فقرات توسط پزشک بیهوشی در مرحله فعال زایمان و قبل از زایمان تزریق می شود که در این روش مادر باردار درد را از ناحیه کمر به پایین احساس نمی کند ولی بیدار و هوشیار است
- استنشاق ( تنفس ) داروی بی حسی : در این روش داروی بی حسی به صورت یک گاز از طریق گذاردن ماسک بر روی بینی و دهان به بدن مادر باردار منتقل می شود ودردهای وی را تا حد زیادی کاهش می دهد. انتخاب زایمان بدون درد به روش دارویی داوطلبانه است و توسط تیم زایمان بدون درد شامل متخصص زنان ، متخصص بیهوشی ، ماماو تکنسین بیهوشی انجام می شود.
 زايمان فيزيولوژيک به معنی انجام زايمان ايمن، کم درد، طبيعی و بدون مداخلات پزشکی با رعايت حريم خصوصی زائو در کنار ترجيحاً همسر در محيطی امن و آرام منع عدم تحرک و منع عدم خوردن و آشاميدن است
در زايمان فيزيولوژيک ، خانم باردار با دردهای کاملا طبيعی خود مراجعه می کند و پرونده بستری در بلوک زايمان تشکيل می شود . اما ديگر از وصل کردن سرم وخوابيدن روی تخت و غذا نخوردن و ...خبری نيست ! درزايمان فيزيولوژيک تمام سعی بر اين است که فرد احساس راحتی کند . همه کس و همه چيز در اختيار مادر باردار قرار دارد که فقط راحت باشد . احساس غريبی نکند
زايمان فيزيولوژيک به معنی انجام زايمان ايمن، کم درد، طبيعی و بدون مداخلات پزشکی با رعايت حريم خصوصی زائو در کنار ترجيحاً همسر در محيطی امن و آرام منع عدم تحرک و منع عدم خوردن و آشاميدن است
در زايمان فيزيولوژيک ، خانم باردار با دردهای کاملا طبيعی خود مراجعه می کند و پرونده بستری در بلوک زايمان تشکيل می شود . اما ديگر از وصل کردن سرم وخوابيدن روی تخت و غذا نخوردن و ...خبری نيست ! درزايمان فيزيولوژيک تمام سعی بر اين است که فرد احساس راحتی کند . همه کس و همه چيز در اختيار مادر باردار قرار دارد که فقط راحت باشد . احساس غريبی نکند
در زايمان فيزيولوژيک سعی ميکنيم از نيروهای طبيعی شکم و لگن برای پيشرفت زايمان استفاده کنيم مادران میتوانند در هر وضعيتی که خود انتخاب میکنند ودر آن وضعيت احساس راحتی بيشتری دارند قرار گرفته و زايمان نمايند،در پايان اين زايمان نوزاد در آغوش مادرقرار گرفته و رضايت مادر کاملا مشهود بوده چنانچه امکان حضور همراه يا همسر وجود داشته باشد اين زايمان با حمايت همراه يا همسر سريعتر و راحتتر انجام خواهد شد.

آيا جهت انجام زايمان فيزيولوژيک شرايط خاصی لازم است ؟
ضمنا خانم باردار بايستی طی دوران بارداری کلاسهای آمادگی زايمان را گذرانده تا مهارتهای لازم را جهت حضور در اين نوع زايمان کسب کند، همچنين همراه وی که ترجيحاً همسر بوده بايستی درچند جلسه از کلاسها شرکت نمايد.

برنامه های ريلکسيشن و تن آرامی جهت کاهش استرس و اضطراب دوران بارداری زايمان که منجر به ايجاد بارداری با نشاط و زايمانی آرام ، دور از نگرانی و استرس بوده و باعث افزايش اعتماد به نفس زائو می گردد.
آموزش مراقبت های دوران بارداری ، تغييرات فيزيولوژيک بارداری و زايمان ، آموزش مشکلات و عوارض غير قابل اجتناب بارداری ، تغذيه ، آموزش مراحل زايمان و کنترل هيجانات خانواده مادر باردار.
طب فشاری :
تحرک مادر در ليبر :
استفاده از آروماتراپی و رايحه درمانی :
تکنيک های تنفسی و تمرکز :
تمرکز و منحرف کردن حواس ، تجسم خلاق ، با کاهش ادراک درد.
مصرف مايعات و غذای کم حجم :
حضور همراه در کنار مادر :
 فتق زمانی اتفاق می افتد که یک عضو با فشار به داخل دهانهای در عضله یا بافتی که آن را در محل خود نگه میدارد، وارد میشود. به عنوان مثال، رودهها ممکن است از یک ناحیه ضعیف از دیواره شکم عبور کنند.
بیشترین شیوع فتقها، در شکم است، اما آنها میتوانند در بالای ران، ناف و ناحیه کشاله ران نیز ظاهر شوند. اکثر فتقها به سرعت موجب مرگ نمی شوند، اما به خودی خود از بین نمیروند. گاهی اوقات فتقها میتوانند برای پیشگیری از عوارض خطرناک بالقوه، به جراحی نیاز داشته باشند.
فتق زمانی اتفاق می افتد که یک عضو با فشار به داخل دهانهای در عضله یا بافتی که آن را در محل خود نگه میدارد، وارد میشود. به عنوان مثال، رودهها ممکن است از یک ناحیه ضعیف از دیواره شکم عبور کنند.
بیشترین شیوع فتقها، در شکم است، اما آنها میتوانند در بالای ران، ناف و ناحیه کشاله ران نیز ظاهر شوند. اکثر فتقها به سرعت موجب مرگ نمی شوند، اما به خودی خود از بین نمیروند. گاهی اوقات فتقها میتوانند برای پیشگیری از عوارض خطرناک بالقوه، به جراحی نیاز داشته باشند.
نكته : تشخيص به موقع فتق از اهميت زيادي برخوردار است. چون ممكن است با تشخيص به موقع نياز به جراحي نباشد.
علايم شايع
تورمي كه با فشارملايم يا دراز كشيدن به جاي خود بر ميگردد.
گاهي ناراحتي يا درد خفيف در محل بيرون زدگي وجود دارد.
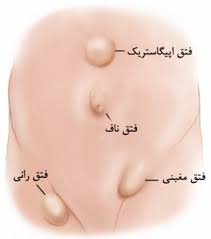
انواع فتق
فتق داخلي مانند فتق بالاي معده كه بين شكم و جناغ رخ ميدهد ميباشد...
2-خارجي :
فتق خارجي شايع ترين نوع فتق است كه شامل : شكافي. راني . نافي ميباشد
عوامل افزايش دهنده خطر
نشستن طولاني مدت مانند رانندگان
در اثر زور زدن و يبوست
در اثر زايمان طبيعي در نوزادان
تشخيص
درمان
مراقبتهاي بعد از عمل جراحي
مايعات فراوان مصرف شود
آموزش مراقبت در منزل
- از غذاهاي نفاخ استفاده نشود.
- در صورت توصيه پزشك معالج از فتق بند استفاده شود.
- در صورت بروز درد تب ترشح و خونريزي از ناحيه عمل به بيمارستان مراجعه شود.
- به محل عمل ضربه و فشار وارد نشود.
- 24ساعت بعد از عمل پانسمان برداشته شود و ديگر نياز به پانسمان ندارد.
- وسايل سنگين بلند نكند.
- داروهاي تجويز شده را به موقع مصرف كند.
- 48 ساعت بعد از عمل ميتواند حمام كند.
- نوبت مراجعه بعدي به پزشك فراموش نشود.
- در صورتي كه بيمار كودك ميباشد پوشك محكم بسته نشود و فعاليت هاي كودك محدود شود.
میگویند درد زایمان یکی از سختترین و شدیدترین دردهایی است که هر خانمی ممکن است در زندگیاش تجربه کند و میگویند این درد شبیه هیچ درد دیگری نیست. شاید همین گفتههاست که بسیاری از خانمها را از زایمان طبیعی منصرف کرده و زایمان سزارین را به پرطرفدارترین روش زایمان در ایران تبدیل کرده است. هر شیوه زایمان برای فرد خاصی مناسب است و اگر مادران بنا به شرایط جسمی و روانی خود سراغ روشی مناسب بروند، زایمانی لذتبخشتر را تجربه میکنند.
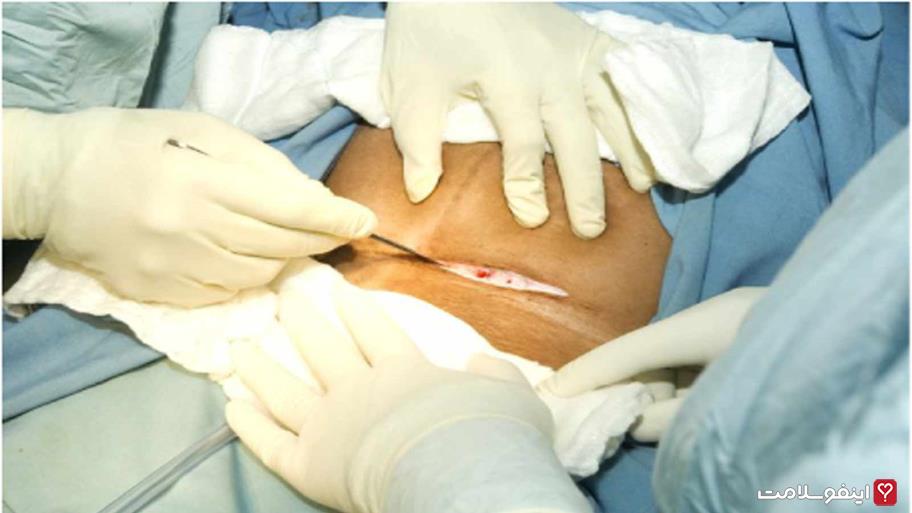 سزارین نوعی زایمان غیرطبیعی است که در گذشته، درصورت بروز مشکل برای مادر و عدم امکان زایمان طبیعی انجام میشدعمل سزارین به دنیا آوردن کودک از طریق عمل جراحی شکم و رحم مادر است. در برخی از موارد، عمل سزارین از قبل پیشبینی و برنامهریزی میشود، اما گاهی شرایط به شکلی پیش میرود که پزشکان مجبور به انجام این عمل برای به دنیا آوردن کودک میشوند. برای مثال اگر مادر یا فرزند در شرایط خطرناکی باشند، عمل سزارین بهشکل فوری صورت میگیرد.
سزارین نوعی زایمان غیرطبیعی است که در گذشته، درصورت بروز مشکل برای مادر و عدم امکان زایمان طبیعی انجام میشدعمل سزارین به دنیا آوردن کودک از طریق عمل جراحی شکم و رحم مادر است. در برخی از موارد، عمل سزارین از قبل پیشبینی و برنامهریزی میشود، اما گاهی شرایط به شکلی پیش میرود که پزشکان مجبور به انجام این عمل برای به دنیا آوردن کودک میشوند. برای مثال اگر مادر یا فرزند در شرایط خطرناکی باشند، عمل سزارین بهشکل فوری صورت میگیرد. عوارض
به شش هفته اول بعد از زايمان دوره نفاس يا نقاهت گفته مي شود
يكي از عوارض سزارين خطر ايجاد لخته شدن در عروق پس از زايمان مي باشد كه بايد تا يك هفته باند كشي روي پاها در صورت دستور پزشك بسته شود. در صورت احساس ناراحتي مي توانيد باندها را براي چند دقيقه باز كنيد و مجدد ببنديد. درمان ديگر تزريق آمپول كلگزان بصورت روزانه مي باشد كه در صورت تجويز پزشك بايد روزانه تزريق شود.
توجه كنيد كه در صورت ورم به صورت غير قرينه در اندام ها بخصوص پاها حتما به ترياژ زنان مراجعه فرماييد
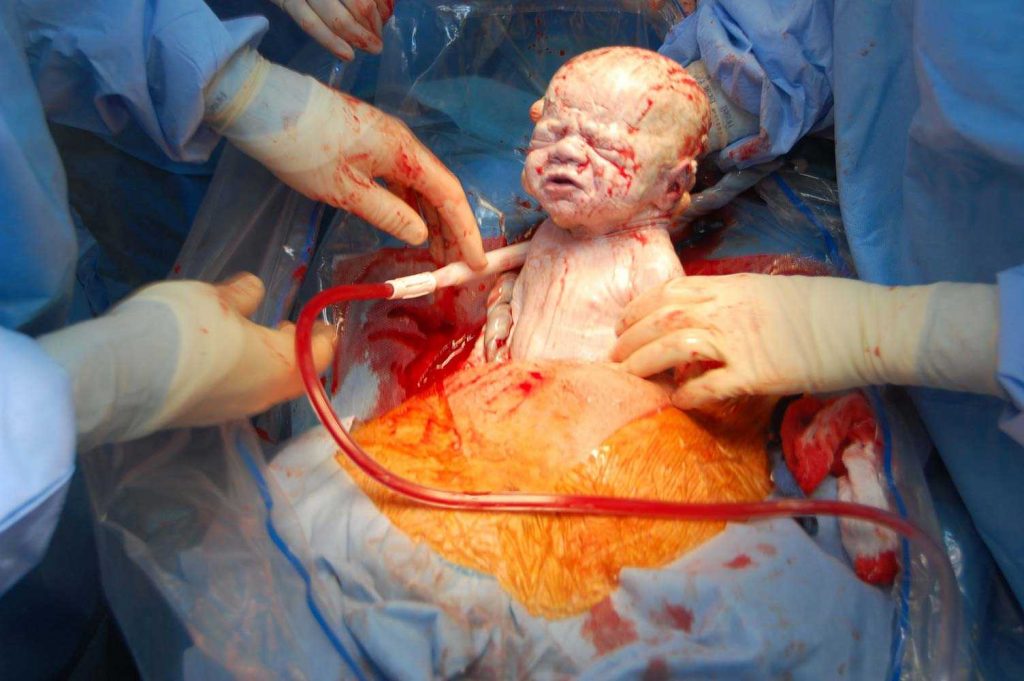
ترشحات پس از زايمان
در صورتي كه ترشحات همرا با تب .درد يا حساسيت شكم بود و بوي نامطبوع داشته باشد غير طبيعي بوده و بايد به ترياژ زنان در طبقه سوم يا در صورت شهرستاني بودن به مركز درماني و بهداشتي نزديك به خود مراجعه فرماييد
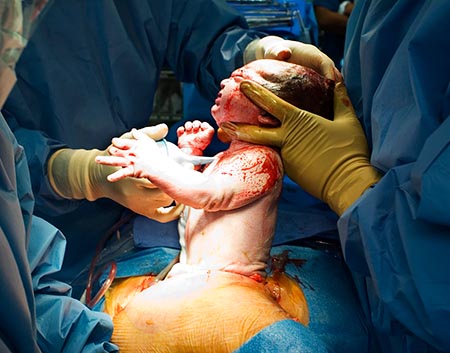
توصيه هاي پس از زايمان
2- ايستاده دوش گرفته مي شود و با شامپو بچه محل عمل را شسته و خشك كنيد
3-لباس بلند پوشيده و روي محل زخم چيزي گذاشته
نشود
4-ترجيحا يك روز در ميان حمام كنيد.
5-زمان مراجعه به مطب دكتر جهت كشيدن بخيه ها 8 تا 10 روز بعد از زايمان ميباشد
6- حركت زود هنگام در طول دوران نقاهت شانس ابتلا به مشكلات تنفسي، گردش خون، گوارشي يا ادراري را كاهش مي دهد. افزايش تدريجي فعاليت و اجتناب از خستگي توصيه مي شود همچنين تا شش هفته اول از بلند نمودن اشياي سنگين و بالا رفتن بيش از حد از پله ها پرهيز كنيد
7- بلافاصله پس از زيمان در حدود 4 و نيم تا 5 و نيم كيلوگرم از وزن بدن مادر كاسته مي شود. مادران شيرده به تدريج چربي ذخيره شده را ظرف 6ماه اول مصرف مي كنند و اغلب به وزن تقريبي پيش از حاملگي باز مي گردند
8- اكثر مادران شيرده سه ماه بعد از زايمان عادت ماهيانه مي شوند ولي شير دهي موجب تاخير در بازگشت تخمك گذاري و سيكل قائدگي مي شود. سيكل قائدگي در زنان غير شيرده ظرف يك ماه و در زنان شير ده ظرف شش ماه مي تواند برگردد بنابراين جهت جلوگيري از حاملگي مجدد شش هفته بعد از
زايمان طبق نظر پزشك زنان روش جلوگيري مناسبي در نظر بگيريد
9-يك هفته تا 10 روزغذاهاي نفاخ (حبوبات-شير) مصرف نكنيد.
همراه وعده هاي غذايي روغن زيتون استفاده كنيد كه دچار يبوست نشويد.
همراه هر سه وعده غذايي كپسول شير افزا (شامل رازيانه و زيره)مصرف كنند تا نفخ شير گرفته شود و باعث افزايش شيرشود
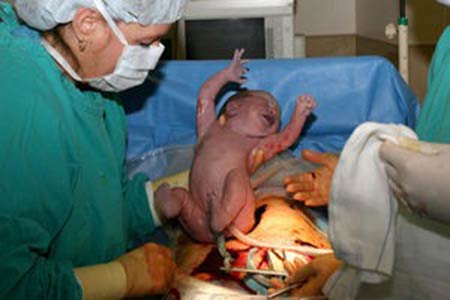
اقدامات لازم جهت نوزاد
جهت تزريق بقيه واكسن ها ظرف 3روز با در دست داشتن كارت واكسن به بيمارستان زينبيه مراجعه شود
مراقبت بند ناف
از ناف بند استفاه نشود.
تميزو خشك نگه داشته شود.
بندناف بالاتراز پمپرس باشد تا با ادرار و مدفوع آلوده نشود.
گواهي ولادت
بای پس معده چیست؟
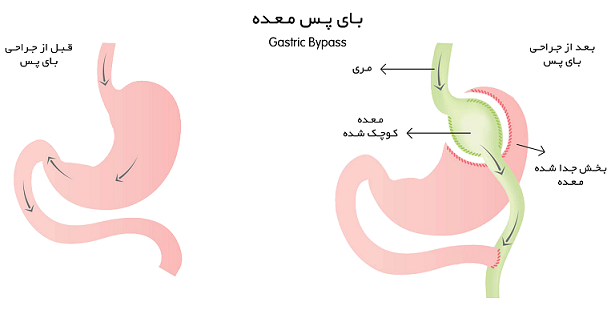
جراحی بای پس معده چرا انجام می شود؟
- بیماری ریفلاکس معده به مری
- بیماری قلبی
- فشار خون بالا
- آپنه خواب (وقفهٔ تنفسی يا Sleep apnea) مزمن
- دیابت نوع 2
- سکته مغزی
عمل بای پس معده برای چه کسانی مناسب است؟
به طور کل عمل بای پس معده و دیگر جراحی های کاهش وزن اگر شرایط زیر را داشته باشید، می توانند یک گزینه مناسب برای شما باشند:
- BMIبدنتان 40 یا بالاتر باشد (چاقی شدید).
- BMI بدنتان 35 تا 39.9 (چاقی) باشد.
- فرد مشکلات جدی سلامتی از جمله دیابت نوع 2، فشار خون بالا و یا آپنه خواب داشته باشد.
عوارض عمل بای پس معده
مانند هر جراحی دیگری، عمل بای پس معده و دیگر جراحی های کاهش وزن دارای خطرات بلند مدت و کوتاه مدت است. خطرات مربوط به عمل بای پس معده عبارتند از:
- خونریزی بیش از حد
- عفونت
- واکنش معکوس به بیهوشی
- لخته های خون
- مشکلات تنفسی و ریوی
- نشت به سیستم گوارشی
- مرگ (در موارد نادر)
- انسداد روده
- سندروم دامپینگ Dumping syndrome که منجر به بروز اسهال، تهوع یا استفراغ می شود
- سنگ صفرا
- فتق
- قند خون پایین
- سوء تغذیه
- سوراخ شدن معده
- زخم معده
- استفراغ
- مرگ (در موارد نادر)
مزایاي عمل بای پس معده
- موثرترین روش جراحی چاقیست.
- برگشت کمتر دیده میشود.
- درمان دیابت نوع 2 بوده و در بیش از 70 درصد موارد دیابت درمان میشود و یا نیاز به انسولین و دارو کم میشود.
- بین سنین 18 تا 70 سالگی قابل انجام است.
- عمل از طریق لاپاروسکوپ انجام میشود و برش جراحی ندارد، لذا درد غیرقابل کنترل ندارد.
- به هردلیلی که نیاز باشد سیستم گوارش به حالت اول برگشت کند امکان برگشت به حالت اول وجود دارد.
اقدامات پس از جراحی بای پس معده
بعد از عمل بای پس محدودیت های زیادی در مورد خوردنی ها و نوشیدنی ها برای شما وجود خواهد داشت. به علاوه در چند ماه اول چکاپ های پزشکی منظم انجام می شوند. از آنجایی که بدن در 3 تا 6 ماه اول به کاهش وزن سریع واکنش نشان می دهد، ممکن است تغییراتی را در بدن خود مشاهده کنید، از جمله این تغییرات و نشانه ها عبارتند از:
- بدن درد
- احساس خستگی، انگار که دچار آنفولانزا هستید
- احساس سرما
- خشکی پوست
- نازک شدن مو یا ریزش مو
- نوسانات خلقی
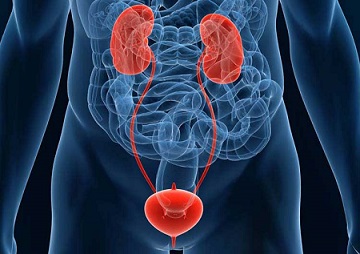 اورولوژی شاخه ای از علم پزشکی است که با جراحی و درمان سیستم دفع ادراری مردان و زنان و همچنین اورگان های تولید مثل مردان سروکار دارد ولی در زنان اورولوژی دخالتی در دستگاه ژنیتال و تولید مثل زنان ندارد. به پزشکی که در این شاخه پزشکی تخصص دارد اورولوژیست یا متخصص اورولوژی می گویند. یک متخصص اورولوژی پس از پایان دانشکده پزشکی حداقل ۵ سال باید دوره رشته اورولوژی را طی نماید تا به درجه اورولوژیست نائل شود. بعد از این ۵ سال متخصص می تواند دوره فوق تخصص را که ۱ تا ۳ سال دیگر طول می کشد در شاخه های مختلف اورولوژی بگذراند.
اورولوژی شاخه ای از علم پزشکی است که با جراحی و درمان سیستم دفع ادراری مردان و زنان و همچنین اورگان های تولید مثل مردان سروکار دارد ولی در زنان اورولوژی دخالتی در دستگاه ژنیتال و تولید مثل زنان ندارد. به پزشکی که در این شاخه پزشکی تخصص دارد اورولوژیست یا متخصص اورولوژی می گویند. یک متخصص اورولوژی پس از پایان دانشکده پزشکی حداقل ۵ سال باید دوره رشته اورولوژی را طی نماید تا به درجه اورولوژیست نائل شود. بعد از این ۵ سال متخصص می تواند دوره فوق تخصص را که ۱ تا ۳ سال دیگر طول می کشد در شاخه های مختلف اورولوژی بگذراند. متخصص اورولوژی کیست؟
اعمال جراحي اورولوژی
- ترمیم فتق
- ترمیم فتق مغبنی
- جراحی واریکوسل (واریکوسلکتومی)
- برداشتن هیدروسل (هیدروسلکتومی)
- ترمیم هیپوسپادیاس
- برداشتن کلیه
- درمان سنگ کلیه
- پیوند کلیه
- لیتوتریپسی (سنگ شکنی)
- پروتز آلت
- افزایش طول آلت
- برداشتن غده پروستات
- جراحی بیاختیاری استرسی
- تثبیت بیضه
- برداشتن بیضه
- وازکتومی
- وازکتومی معکوس
- ترمیم فیستول وزیکو واژینال
- رفع کجی آلت
اهداف جراحی اورولوژی
پیشرفتهای به دست آمده در سیستمهای تشخیصی اورودینامیک (نوار مثانه) تحول چشمگیری را در جراحی اورولوژی ایجاد کرده است. تغییرات حاصل شده و دستاوردهایی چون لاپاراسکوپی، معاینه آندوسکوپی سرطان روده (کولون)، عملهای پروتز و روشهای تصویربرداری برای جراحی اورولوژی بسیار سودمند بوده است. این پیشرفتهای تصویربرداری و جراحی تخصص اورولوژی را به مرحله بسیار فعال و کارآمدی رسانده است و هر ساله روشهای جراحی جدیدی را به متخصصین و بیماران ارائه میدهد.
تشخیص و آمادگی قبل از جراحی اورولوژی
سیستوسکوپی غالباً در جراحی حالب و مثانه کاربرد دارد. در این عمل وسیله تلسکوپ مانند باریکی مستقیماً وارد مثانه میشود. نوار مثانه (تست اورودینامیک) و اسفنکتر شیوه پر و خالی شدن مثانه را نشان میدهد. متخصص با انجام معاینه انگشتی مقعد اختلالهای پروستات را تشخیص میدهد، یعنی این که متخصص انگشت دستکش پوشیده و لغزنده را برای لمس کردن غده پروستات وارد مقعد میکند.
- بالا آوردن شير در نوزادان
- چه كساني باید آزمايش تيروئيد بدهند؟
- اهميت شير مادر
- افزایش قد کودکان
- كمردرد بعد از زايمان
- کيست آندومتريوما
- جراحي سر و گردن
- غربالگري جنين
- سرطان سينه
- رفع افتادگی پلك با بلفاروپلاستي
- ليپوساكشن
- آبدومينوپلاستي
- سونوگرافی آنومالی
- زايمان فيزيولوژيك
- تست پاپ اسمیر
- سرطان تخمدان
- مزاياي عمل لاپاراسکوپی
- آمادگي هاي قبل از زايمان
- سلولیت یکی از مشکلات زیبایی
- روزدرختكاري
- جشن نيمه شعبان
- برگزاري دو دوره مسابقه شطرنج سال 1402
- برگزاری جلسه مشترک هم اندیشی هیات امنا مجمع خیرین سلامت فارس
- برگزاري مراسم زيارت عاشورا
- برگزاري جشن روز پرستار و تجليل از پرستاران نمونه بيمارستان مادر و كودك غدير
- احداث و تجهيز اتاق آمادگی پيش از عمل
- سيستم تصفيه فاضلاب و آبياری زير سطحی فضای سبز
- احداث پاركينگ مسقف پرسنلی
- معرفي افراد كميته اخلاق باليني و پزشكي
- بازديد و واك راند از بخش ICU
- بازديد و واك راند از بخش VIP
- برگزاري عيد غدير در بيمارستان مادر و كودك غدير
- كسب رتبه برتر مقالات جراحي توسط دانشگاه علوم پزشكي شيراز
- جراحی اصلاح پیشانی برجسته در بیمارستان مادر و کودک غدیر شیراز
- کلاس آموزشی مانور عملی اطفاء حریق
- كسب لوح دوست دار كودك
- اهدا خون توسط كاركنان بيمارستان
- روز داروساز مبارك
- روز پزشك مبارك
- روز جهانی تغذیه با شیر مادر
- هفته درختكاري
- روز ماما مبارك
- ارتقا علمي دكتر مسعود اميني رياست محترم بيمارستان
- روز پرستار مبارك
- استمداد از مردم نیکوکار کشور
- برگزاري مجمع مديران پرستاري
- روز بزرگداشت ابوعلی سینا و روز پزشک
- بيست و سوم خرداد ماه برگزاري همايش دهمين سال فعاليت بيمارستان فوق تخصصي مادر و كودك غدير شيراز
- دوازدهم خردادماه 1398 جلسه معارفه مدير جديد بيمارستان
- برگزاري كلاس آموزش غربالگري فشار خون
- پانزدهم ارديبهشت ماه سال 98 روز جهاني ماما
- يازدهم ارديبهشت 98 روز كارگر
- بيستم ديماه 97 روز پرستار
- بيست ويكم آذر 97 كنگره شكاف كام
- پانزدهم آذر97 روز حسابدار
- كسب مقام نخست بيمارستان در ترويج زايمان طبيعي
- هفته سلامت
- يكهزارمين عمل جراحي چاقي بيمارستان مادر و كودك
- جشن روز ماما
- نظرات مادران زايمان طبيعي بيمارستان مادر و كودك غدير
طراحي و اجرا: واحد فناوري اطلاعات بيمارستان مادر و كودك غدير
